Implant インプラント
インプラントとは
失った歯がよみがえるインプラント治療
歯周病や虫歯は、進行すると抜歯しなければならない場合があります。歯は、噛んだり話したりするために必要なものなので、その機能を回復するための手段として義歯を装着します。義歯はブリッジや入れ歯などがよく知られていますが、より天然歯に近い機能性をもつ義歯としてインプラント治療が挙げられます。
インプラントは、体になじみやすいチタンと呼ばれる素材でできた人工の歯根です。これを歯を失った顎骨に埋め込み、3~6か月の期間を置いて骨と結合させます。安定したところで人工の歯冠を乗せるという治療方法です。手術の際にほかの歯を削る必要がないうえ、治療後も天然歯に近い快適さで食事やおしゃべりを楽しめます。そのほか、噛み合わせの安定はもちろん、口元が美しくなることで自信がつくという、メンタリティの回復にも貢献します。
インプラントは比較的新しい治療方法ではありますが、現在、インプラントの成功率は95%と言われており、地道な研究の成果が出てより信頼性の高い治療方法として確立しています。
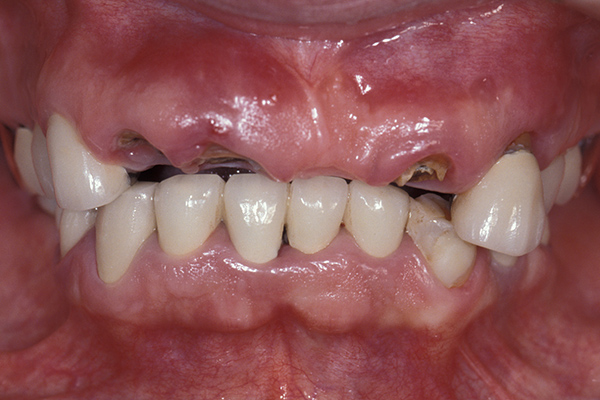
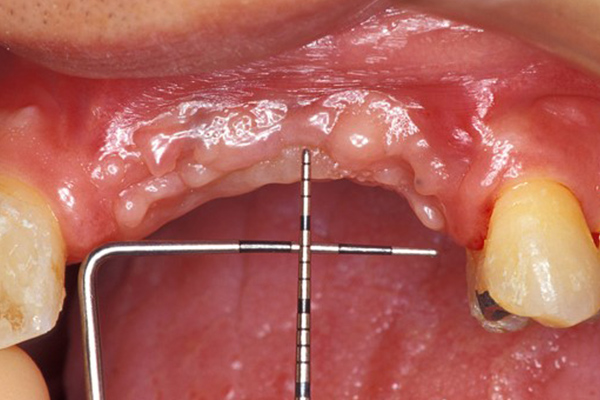
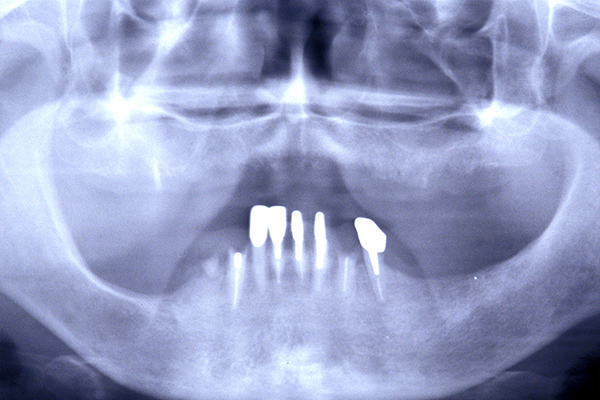
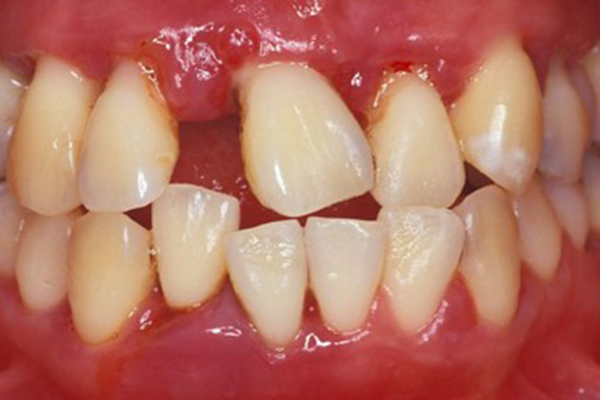
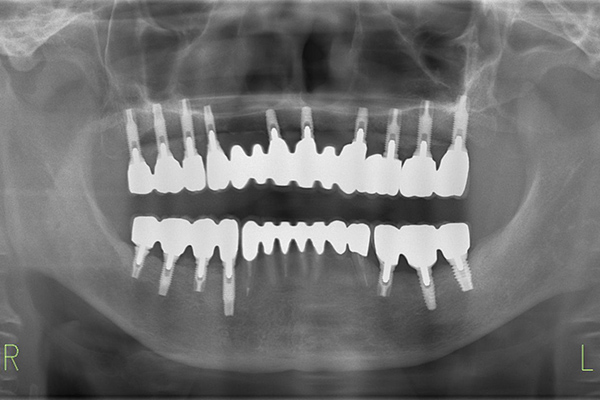
インプラント治療した歯とレントゲン写真
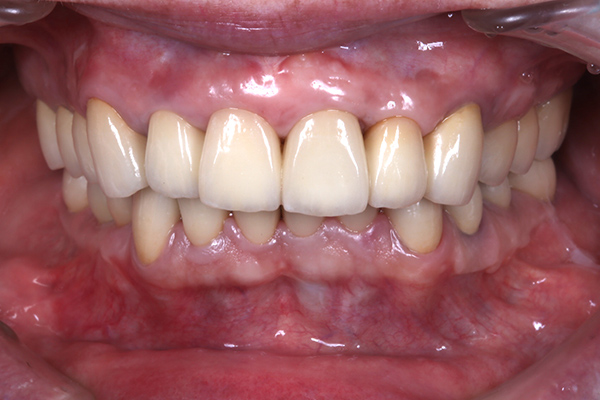
| 基礎データ | 53歳・女性 |
|---|---|
| 治療期間 | 3年11カ月 |
| 治療費 | 500万円 |
| 主な治療 | インプラント埋入・GBR・CTG・歯冠再補綴・精密根管治療 |
インプラント治療コンセプト
Avilaらは臨床家が歯を保存するか抜歯するかの診断基準を適切に評価することは歯周治療学の礎となるべきものであり、われわれの職を医学・医療となすための根源であるとしている。抜歯によって問題を解決してしまう単純なインプラント治療から脱却し、歯列を維持するために数十年にわたって培われた歯周治療のコンセプトが見直され、熟慮された精緻な歯科治療とインプラント治療、その両者が相乗効果を発揮できる治療の発展を期待する歯科医師は決して少なくないと確信している。
ザ・クインテッセンス2011/1号「臨床家が到達した再生歯科の現在」
当医院 石川執筆からの抜粋
インプラント治療の流れ
カウンセリング
まず、患者さまのお悩みをじっくり伺います。そのうえで、インプラントなどの義歯の種類と、それぞれの特徴について説明させていただきます。
検査・診断
インプラント治療をご検討いただく場合、まずは検査を受けていただきます。顎骨の量や質、形を調べるため、お口の中の型をとり、CTやレントゲンで撮影します。これは、顎骨がインプラントを埋め込める状況にあるか判断するためです。
また、虫歯や歯周病の有無を調べます。こうした症状がある場合は、インプラントより先に治療を済ませます。
一次手術
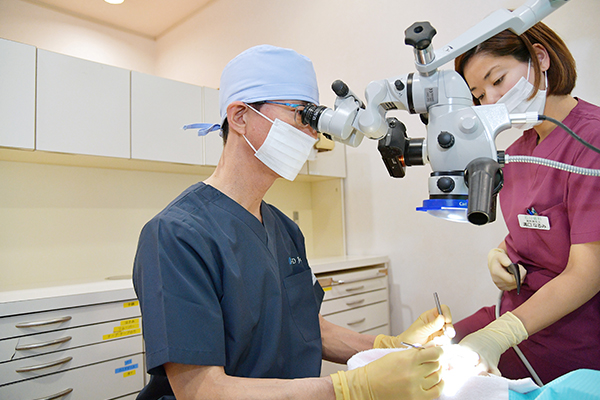
インプラントには手術の回数により「一回法」と「二回法」と呼ばれる方法があります。ここでは、より慎重で感染リスクが低い「二回法」を前提として説明します。
一次手術では、顎骨にドリルで穴を開けてインプラントを埋め込むところまで行います。その後は歯肉で蓋をして縫合します。
「一回法」では、インプラントを露出させたまま手術が終わります。2度目の手術はありません。
結合期間
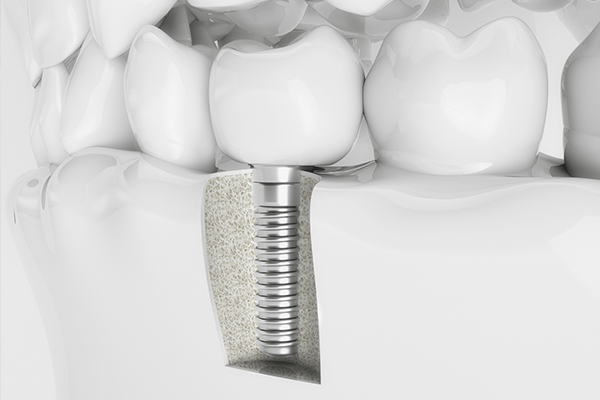
埋め込んだインプラントと顎骨をしっかり結合(オッセオインテグレーション)させるため、3~6か月ほど置きます。
二次手術
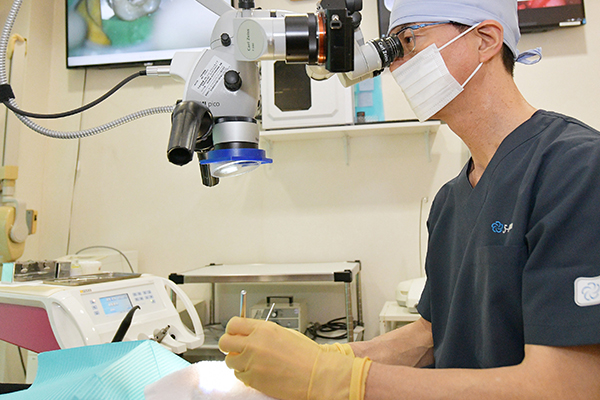
チタンと顎骨が結合したら、再び歯肉を開きます。インプラントにアバットメントと呼ばれる歯の土台を取りつけます。
仮歯の装着
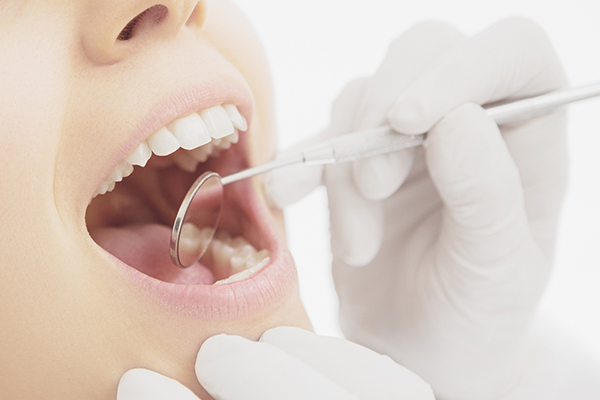
まずは仮歯を土台の上に装着し、実際に使用しながら噛み合わせや色合いなどを確認します。違和感のあるところは歯科医師と相談しながら調整し、人工歯の作製に向けてデータを収集します。
最終的な人工歯の装着

仮歯の使用で集めたデータから人工歯を作製し、噛み合わせや色合いをチェックしてから取りつけます。これで、インプラント治療は完了となります。
メインテナンス
治療後も天然歯と同様に、毎日しっかり歯磨きする必要があります。また、定期的に検診を受けていただくことでインプラントのチェックやクリーニングを受けられるので、より健康的に長く使うことができます。そのため、定期検診はぜひ受けていただきたいと思います。
当院で使用しているインプラント素材
BIOMET 3iインプラント

当院で使用しているインプラント素材は、世界有数のインプラントメーカーであるアメリカのBIOMETで開発された「3iインプラント」です。
このインプラント素材は、インプラントの周囲が炎症を起こすトラブル(インプラント周囲炎)のリスクを抑えつつ、顎骨との接触率を高めることに成功。その技術は高く評価され、世界中でシェアを広げています。
当院でこの素材を検討したところ、安全性や機能性の高さが数多くの症例によって証明されていることが認められ、採用するに至っています。
また、あらゆる状況に対応できるよう、さまざまなパーツやツールが取り揃えられているのも利点です。
より多くの方へインプラント治療を
これまではインプラントを埋める顎骨に充分な厚さや幅がなかった場合、インプラント治療を受けることができませんでした。その後、そうした患者さまがインプラント治療を受けるための研究が進み、現在では顎骨のボリュームをアップできるようになりました。顎骨の再生を誘導するGBR法、上顎の空洞に骨を再生させるサイナスリフト、骨移植なども実施できます。当院ではこうした高度な治療も実施できる環境となっています。他院で顎骨を理由にインプラント治療を断られた方は、ぜひご相談いただきたいと思います。
GBR法(歯槽骨増大法)実例
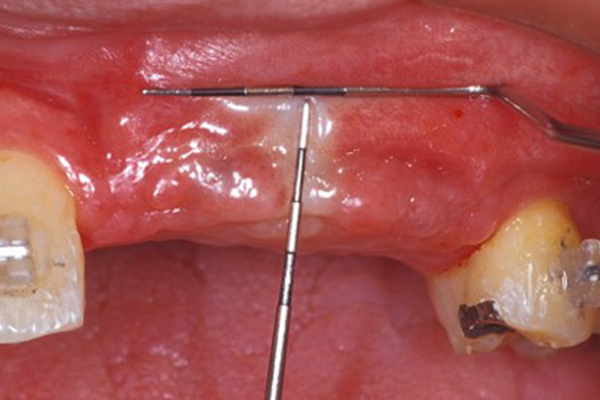
| 基礎データ | 51歳・男性 |
|---|---|
| 治療期間 | 4年 |
| 治療費 | 210万円 |
| 主な治療 | インプラント・CTG・GBR |
GBR法・サイナスリフト実例
| 基礎データ | 62歳・女性 |
|---|---|
| 治療期間 | 2年10カ月 |
| 治療費 | 790万円 |
| 主な治療 | インプラント埋入・GBR・サイナスリフト・歯冠再補綴 |
他の治療方法との違い
インプラント

インプラント治療はインプラント(人工歯根)を顎骨に埋め込むという大きな特徴があります。これはトータルで見ると天然歯に近い形態をしているため、入れ歯やブリッジに比べて噛む力が強く、天然歯に近いものだといえます。また、埋め込む際にほかの天然歯を削るようなこともありません。しっかり噛めるので、顎骨の健康を保ちながら長くお使いいただけます。さらに、食べ物が挟まりやすい入れ歯やブリッジと異なり、インプラントは歯磨きなどで適切に手入れしていれば口内衛生を清潔に保つことができます。
入れ歯やブリッジの弱点を補う義歯が、インプラントだともいえます。治療期間は入れ歯やブリッジに比べると長期にわたります。また、インプラントは自費診療となるため、ご予算に都合がある方はローンなどをご相談いただく形になります。
入れ歯
一部の歯が抜けたり、全ての歯が抜けたりといった場合は、入れ歯を作製することもあります。入れ歯は保険診療があり、低価格で作製・装着することができます。「床(しょう)」と呼ばれるピンク色の土台を支えにするので、装着時に天然歯を削る必要がなく、自身の手で取り外すこともできます。また、治療期間はインプラント治療と比べ短いものになります。
しかし、土台がしっかり固定されないため噛む力が弱くなり、骨も痩せてしまうので口内の健康にあらゆる影響が出てしまいます。また、装着時に違和感があったり、素材によっては飲食物の冷温を感じづらくなったりするなどのデメリットもあります。
また、装着中も歯に支えがある設計の場合は歯に負荷がかかり、天然歯の寿命にも影響してしまいます。
ブリッジ
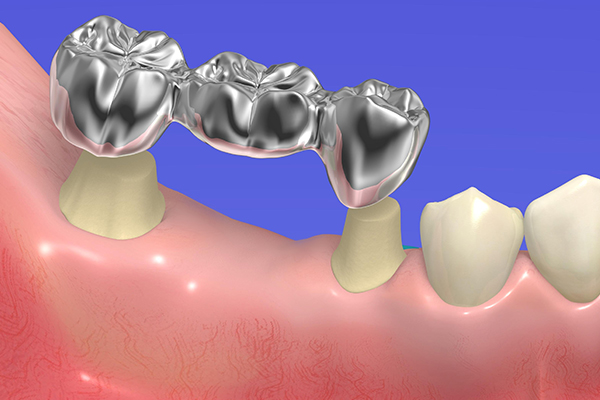
失った歯が1~3本であれば、その両隣にある天然歯を支点にして「ブリッジ」と呼ばれる義歯を装着します。
治療期間も入れ歯と同様にインプラントと比べ短いものです。噛む力は天然歯やインプラントほどではありませんが、入れ歯に比べれば強いといえます。
しかし、装着の際に支点となる天然歯を削らなければなりません。また、装着中も支点に対して負荷がかかり、天然歯の寿命に影響してしまいます。
歯周病治療とインプラント
お口全体をトータルに治療することが大切です。
歯周病とインプラントは、密接な関係にあります。もし、歯を失った理由が歯周病であるとしたら、残っている天然歯も歯周病である可能性が高いといえます。この場合はすぐにインプラント治療を始めるのではなく、まず歯周病が残っていることを疑います。診察の結果、歯周病が残ったら、先にそちらを治療しなければなりません。
インプラント治療後も、インプラントを脱落させる危険性があるのは「インプラント周囲炎」とよばれる症状です。これは、天然歯でいう歯周病のようなもので、毎日のケアが万全でないとインプラントの周りの骨を弱めてしまいます。そのため、当院は治療後のメインテナンスにも力を入れています。
当院のインプラント治療は、患部だけでなく口内全体をトータルで診ます。それが、全身の健康にもつながると考えています。
歯周病治療とインプラント実例
| 基礎データ | 19歳・女性 |
|---|---|
| 治療期間 | 7年 |
| 治療費 | 450万円 |
| 主な治療 | インプラント・GBR・サイナスリフト・CTG |
インプラント治療におけるリスクや副作用の詳細説明
一般的にインプラント治療には以下のようなリスクがあります。
その有無や程度は、症状や個人差によって異なります。
- 外科手術
- インプラント埋入は侵襲の差こそあれ、いずれも外科手術が必要となります。
口腔や顎骨に関わる外科手術によって以下が生じるリスクがあります。
・神経の圧迫や損傷による麻痺
・血管損傷による多量出血
・術後の腫れと内出血によるあざ
腫れやあざは、多くの場合時間の経過とともに自然にひいていきます。もし痛みがある場合は、鎮痛剤などの処方を行います。
またなるべく低侵襲な治療法を選択することで、負担の少ない治療を行います。
そして神経損傷などのリスクを回避するために、当院ではCT撮影による精密診断で神経や血管の位置をより正確に把握し、治療計画を立てています。 - 顎骨・歯周組織の影響
- 患者さまの顎骨や歯周組織の状態によっては、インプラント埋入ができない場合があります。
また埋入した場合でも、治療後の成功率や予後に差が生じます。
もし顎骨や歯周組織が吸収、退縮してしまっている場合は、骨造成や骨移植などの手術を併用します。
しかしながら、骨の質が硬すぎる、あるは軟らかすぎる場合は、埋入後のインプラントが抜け落ちやすいというリスクがあり、これは実際に手術をしてみないと判別しません。骨の質は個人差があり、精密検査ですべてを把握することはできません。 - メインテナンス
- インプラント自体は虫歯になることはありませんが、支える歯肉は歯磨きなどのケアを怠ると歯周病のように炎症を起こし、やがて顎骨まで溶けてしまいます。これをインプラント周囲炎といい、重度に悪化すると、インプラントが抜け落ちてしまいます。
これを防ぐため、治療中や治療後に毎日ご自宅で正しい口腔ケアを続け、治療完了後も定期的に通院してメインテナンスやクリーニングを受け、良好な状態を維持していただく必要があります。
噛み合わせも日々変化し、治療当時の状態が続くわけではないので、当院では治療後も定期的に噛み合わせのチェックをしています。 - 生活習慣
- 歯周組織が健康な状態でないと、適切なインプラント治療を行うことが難しくなります。
喫煙、過度な飲酒、糖尿病は、歯周組織の治癒を遅らせ、インプラントの成功率を低下させます。
したがって当院ではインプラント治療に際して、禁煙・減酒をおすすめしています。
矯正治療におけるリスクや副作用の詳細説明
一般的に矯正治療には以下のようなリスクがあります。
その有無や程度は、症状や個人差によって異なります。
- 歯痛
- 装置を調整した直後などに、歯を移動する際に歯痛を感じることがありますが、正常な反応であり、問題ありません。症状によっては鎮痛剤などを処方します。
- 虫歯・歯周病
- 矯正装置を付けることで口腔内の清掃がしにくくなり、プラーク(歯垢)が残って、虫歯や歯周病にかかるリスクが高くなります。これを予防するために、当院では矯正治療前にブラッシングなどご自宅での口腔ケア指導を徹底し、矯正治療中の通院時に定期的なクリーニングを行っています。
- 口内炎
- 歯に付いた矯正装置が口腔粘膜に当たることで、刺激となり、口内炎などを起こすことがあります。もし痛みがある場合は、塗り薬や装置をカバーするワックスで対処します。多くの場合は、装着して1週間以上経過することで装置に慣れ、自然に解消します。
- 会話・食事の弊害
- 矯正装置を付けることで、発音のしにくさや、咀嚼のしにくさを感じることがあります。
しかしほとんどの場合、装置に慣れることで、発音や咀嚼の不自由さが解消されていきます。
また装置に粘着しやすいキャラメルなどの食品や、装置の破損につながる硬い食品は、矯正中は避けた方がよいでしょう。 - 歯肉退縮・歯根吸収
- もともと歯周病を患っている方で、口腔内の清掃が不充分な場合に、矯正中に症状が悪化して歯肉退縮したり、歯牙移動によって歯根吸収を引き起こしたりする可能性があります。そうしたリスクを回避するため当院では、装置を付ける前に歯周病や虫歯治療を行い、落ち着いた状態になってから、矯正治療を開始しています。
- 抜歯
- 症例によっては、歯を並べるスペースを確保するために、抜歯が必要となる場合があります。抜歯をしないことで歯が傾くなどのリスクや、治療結果に違いが生じる可能性があります。そのため事前にきちんとご説明をし、患者さまにご納得いただけた場合のみ抜歯を行っています。
- 後戻り
- 矯正して移動させた歯には、元の位置に戻ろうとする力が働きます。これを後戻りといいます。後戻りを防いで、歯を正しい位置に定着させるため、装置除去後にリテーナー(保定装置)を装着する必要があります。リテーナーの装着を怠ったり、歯ぎしりや口呼吸など歯並びを悪化させる癖を繰り返したりすることで、大幅に後戻りしてしまいますのでご注意ください。
- 矯正治療の限界
- 症例によっては、顎骨を切断する手術が必要になったり、そもそも矯正治療では改善できないケースもあります。また顎口腔機能を悪化させると診断されるケースでは、ご希望に添えないことがあります。
歯周組織・骨造成治療におけるリスクや副作用の詳細説明
一般的に歯周組織・骨造成治療には以下のようなリスクがあります。
その有無や程度は、症状や個人差によって異なります。
歯周病は症状に応じて、歯面清掃、スケーリング、ルートプレーニング、レーザー治療を、重度の場合は、歯肉を切開するフラップ手術(歯肉剥離掻爬術・FOP)や、骨移植、GTR、エムドゲインなどの歯周組織再生手術といった歯周外科治療を行います。
また歯槽骨が少ない場合、骨造成・再生療法を行なうことがあります。
- プロービング、歯面清掃、スケーリング
- プロービング(歯周病検査)や、専用の器具を使って歯石やプラークを除去する治療に際して、症状や個人の感覚によっては、チクチクとした痛みを感じる場合があります。その場合は麻酔を行います。
またこれらの処置によって少量の出血が起こる場合がありますが、すぐに治まり問題ありません。 - ルートプレーニング(SRP)
- 通常のスケーリングのみでは除去できない、歯周ポケット内の歯根表面の歯石を取り除き、軟化してしまったセメント質などを除去した後、歯根面を磨いて、硬く滑らかに仕上げる治療で、麻酔をして行います。まれに処置後に知覚過敏などを生じる場合がありますが、歯根膜が再生することで改善します。
- レーザー治療
- レーザーで歯周ポケット内の細菌を殺菌させる治療法がありますが、適応できる症状が限られるうえ、臨床データが少ないとの理由から有用性がまだ確立されていない治療とされています。
レーザー治療は多くの場合、ほかの治療法と併用して行われます。 - 歯周外科治療
- 重度の場合は、歯肉を切開・剥離・縫合するフラップ手術(歯肉剥離掻爬術・FOP)などの外科処置を行います。
歯根を露出させてスケーリングやルートプレーニングを行うため、歯根面の歯石をしっかりと除去できる反面、まれに治療後に歯肉が下がって、歯が長く見えるなどの場合があります。
切開手術であるため、患部が治癒するまで腫れや痛みがともない、手術直後は食事がある程度制限されます。術後は処方された鎮痛剤や口腔洗浄剤などを適宜使用いただき、治癒を促進します。 - 骨造成・再生療法
- 歯槽骨や歯周組織が吸収されて少なくなっている場合、骨移植、GTR、エムドゲインなどの歯周組織再生手術といった歯周外科治療を行います。多くの場合、歯肉の切開・剥離・縫合が必要であるほか、使用する薬剤が体質に合わないなどのリスクがあるため、持病やアレルギーのある方は必ずお申し出ください。
- 生活習慣
- 喫煙、飲酒は歯周組織の治癒を悪くさせるほか、睡眠不足や過労も歯周組織炎症の原因となります。
また指導された通りに毎日ブラッシングを続け、定期的に通院してチェックやケアを受けないと、すぐに歯周病が再発してしまいます。
そのため、上記の注意事項を守れない方は、治療そのものが難しいうえ、もし治療しても予定通りの結果が得られませんので、ご理解とご協力をお願いします。 - ほかの治療との併用
- 歯周病を患う方が、インプラント治療、歯列矯正、ホワイトニング、審美治療などほかの治療を希望される場合、先に歯周病を治療しておく必要があります。歯周組織の治癒期間を設けるなど、段階を分けて治療を進めますので、ある程度の治療期間を要することをご了承ください。
審美治療におけるリスクや副作用の詳細説明
一般的に審美治療には以下のようなリスクがあります。
その有無や程度は、症状や個人差によって異なります。
- 審美補綴治療
- 詰め物・被せ物などの人工歯で歯を補う治療を、補綴(ほてつ)治療とよびます。
- メタルボンドや前装冠など、見た目は白くても金属を含む補綴物は、金属アレルギーの原因となる可能性があります。金属アレルギーの方は、補綴物の素材を選ぶ際にご注意ください。
- 選択する補綴物の素材や治療法によって、歯を削る量が異なる場合があります。治療前に医師にご確認ください。
- ラミネートべニアやブリッジなどで治療する場合、健康な歯をわずかに削る必要があります。最小限にとどめるよう配慮しますが、ご了承ください。
- 一般的に審美補綴で用いるセラミックやジルコニアなどの素材は、保険適用外となり、その種類に応じて治療費が異なります。それぞれの耐久性の違いや、メリット・デメリットを確認したうえで、お選びください。
- 見た目が向上する治療であっても、噛み合わせや歯の強度・耐久性などに悪影響があると判断される場合は、ご希望の補綴物や治療法にお応えいたしかねますので、ご了承ください。
- ホワイトニング
- 歯の黄ばみを分解し、白くするための処置をホワイトニングといいます。
- もともと歯に亀裂がある方や、象牙質が露出している方、虫歯のある方は、ホワイトニング剤により知覚過敏が生じる場合があります。
知覚過敏のリスクが高い場合は、ホワイトニング薬剤をより低濃度のものに変更したり、照射時間を短縮したりするなど、調整を行います。 - オフィスホワイトニングはホームホワイトニングに比べ、薬剤の濃度が高いため、唇や歯肉などの組織に付着しないようマスキングを施したうえで処置を行います。
- ホワイトニング剤を塗布する際に、ピリッとした痛みを感じる場合があります。
これは一時的に歯の表面のエナメル質が脱灰するために起こる反応で、問題ありません。 - ホワイトニング後に一時的に知覚過敏の状態になっても、時間の経過とともにエナメル質が再石化して改善していきます。
- 虫歯や歯周病の方は、ホワイトニング前に、治療を済ませておく必要があります。
また、歯石や茶渋などの汚れも、先にスケーリングやクリーニングで除去しておきます。 - 以下に該当する方は悪影響のリスクがあるため、原則ホワイトニング治療をお控えください。
・無カタラーゼ症の方
・光過敏症の方
・妊娠中・授乳中の方
・14歳以下の方
・虫歯、歯周病の治療が完了していない方
・知覚過敏、歯に亀裂のある方
・取り外しできない矯正装置を付けている方 - 歯の色には生まれつき個人差があり、ホワイトニングでは白くならない場合があります。ご了承ください。
- もともと歯に亀裂がある方や、象牙質が露出している方、虫歯のある方は、ホワイトニング剤により知覚過敏が生じる場合があります。
・掲載されている症例はすべて、当院で治療を完了し、サイト掲載の許可をいただいた患者さまのものです。
・症例写真はトリミング(切り抜き)などを除き、画像の加工等は行っていません。
・治療はすべて各患者さま固有の症例に対応したものであり、ほかの方への治療結果を保証するものではありません。